眼運動神経麻痺と糖尿病性動眼神経麻痺
- 山梨の目医者
- 2021年2月28日
動眼神経麻痺は脳幹の動眼神経核またはそこから頭蓋内クモ膜下、海綿静脈洞、上眼窩裂、眼窩内へと進む動眼神経の障害で生じます。
眼運動神経麻痺
同じ経路を進む滑車神経、外転神経の麻痺も含めて眼運動神経麻痺と呼ばれます。
動眼神経麻痺:罹患側の眼瞼下垂が目立ちます。https://meisha.info/archives/1093
滑車神経麻痺:回旋複視のために頭を傾けることで複視の程度が変化します。また顎引きして上目遣いで見ると複視が軽快します。
外転神経麻痺:同側性複視のため、罹患側へ顔を回して側方視で正面を見るface turnの頭位異常をとります。
眼運動神経麻痺の原因
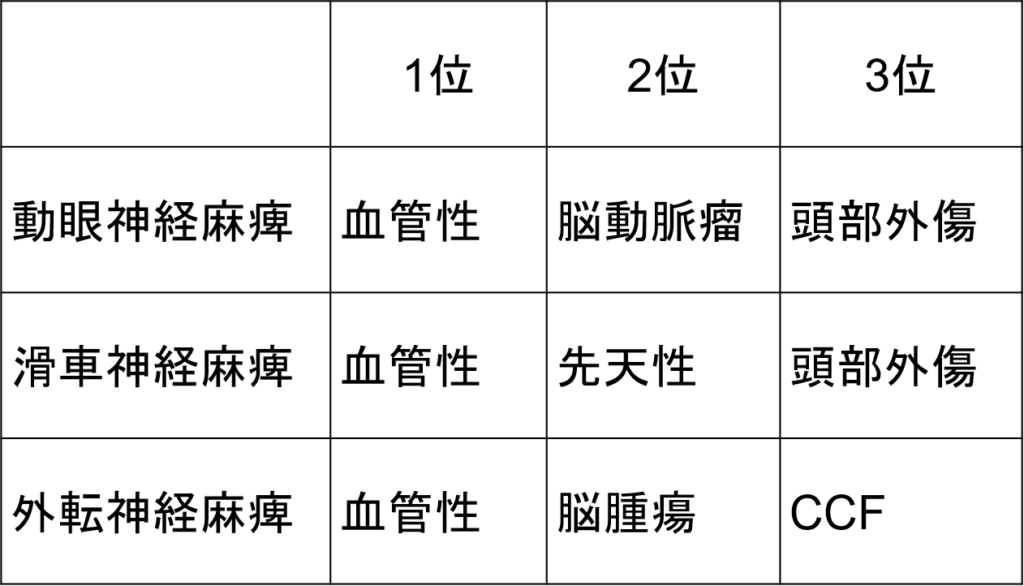
683例の眼運動神経麻痺の原因を調査した結果は表のごとくであったと報告されています。
宮本和明: 眼運動神経麻痺をみたら. あたらしい眼科 30:753-9.2013
いずれの脳神経麻痺でもトップは血管性で原因の40-50%を占めました。
第2位は障害される脳神経によって特徴が分かれ、動眼神経麻痺では脳動脈瘤、滑車神経麻痺では先天性、外転神経麻痺では脳腫瘍という結果でした。
ただし先天性滑車神経麻痺とされたものの多くは先天性上斜筋麻痺の代償不全で、正確には脳神経の麻痺ではありません。
血管性眼運動神経麻痺
血管性眼運動神経麻痺は神経を栄養する血管の障害による虚血で発症しす。
その危険因子には糖尿病、高血圧、高脂血症、動脈硬化があります。
特徴は片眼性で急性発症し、さらに自然回復傾向が高いことです。
3カ月までに60%が、6か月までに90%がほぼ完全に回復します。
それ以外の原因である脳動脈瘤、脳腫瘍、外傷によるものではそれほどの回復はありません。
糖尿病性動眼神経麻痺
糖尿病が原因の血管性動眼神経麻痺は古くから糖尿病性眼運動神経麻痺あるいは糖尿病性眼筋麻痺として報告されてきました。
その発症は糖尿病の罹病期間、コントロール状態、網膜症の有無や程度とは明らかな相関がみられないとされています。
ただし病理学的報告が乏しいため、その病態は十分に明らかにされていません。
糖尿病性動眼神経麻痺の病理報告
糖尿病性眼筋麻痺の剖検例での病理報告は、1957年から1970年にかけて米国で3報あり、その内容は下記の日本語論文に詳しく紹介されています。
藤井義和, 高橋昭, 竹沢英郎: 糖尿病性眼筋麻痺. 神経内科 23:122-34.1985
いずれも動眼神経麻痺を生じた後、3週から4カ月後に死亡した糖尿病患者の結果です。
2例は海綿静脈洞内、1例はくも膜下を走行する部位での動眼神経が腫大していて、動眼神経の断面では中心部に強い脱髄と軸索の減少などの変化がみられています。
2例で支配する栄養血管の内腔の肥厚と狭小化、あるいはヒアリン変性肥厚が観察されています。
血管性眼運動神経麻痺の予後が良好である原因として、脱髄による変化が主体で軸索障害が少ないため、あるいは軸索が障害されても末梢神経である眼運動神経の軸索再生の障害が血管性では小さいことが推測されます。


