眼科診断学:対座法での中心暗点確認
- 山梨の目医者
- 2021年8月21日
診察の際はまず自分の目で患者さんを観察し、自分の耳でその訴えを聴きます。
これは診断学の基本ですが、そのように患者さんに向き合うことをせず、紹介状や検査結果に頼る診療を目にすることがあります。
大学病院での紹介初診診療
筆者が担当する大学病院の水曜の[紹介初診外来]では、私の前に若い眼科医が予診をとります。
予診係:[右目の視力が0.01に低下した33歳の男性が、球後視神経炎の疑いで開業の先生から予約外で紹介されてきました。診察の前にハンフリー視野検査をORTにオーダーしておきましょうか?]
彼は患者さんに対面する前に読んだ紹介状の記載内容から判断して、そのような相談をしてきました。
そこで以下のように指導しました。
対座法で確認する中心暗点
私:[まずは患者さんにどのように見え辛いのか尋ねなさい。その際、患者さんの左目を隠して相対する自分の顔がどのように見えるか確認すべきです。顔だけでなく視野全体が真っ暗なら大きな絶対暗点なのでハンフリーではなくゴールドマン視野計GPで周辺視野まで確認する必要があります。顔1個分程度の中心暗点ならハンフリー30-2視野がよいでしょう。顔の中心の目鼻のあたりだけが見えにくいなら10-2視野です。]
対座法での暗点確認
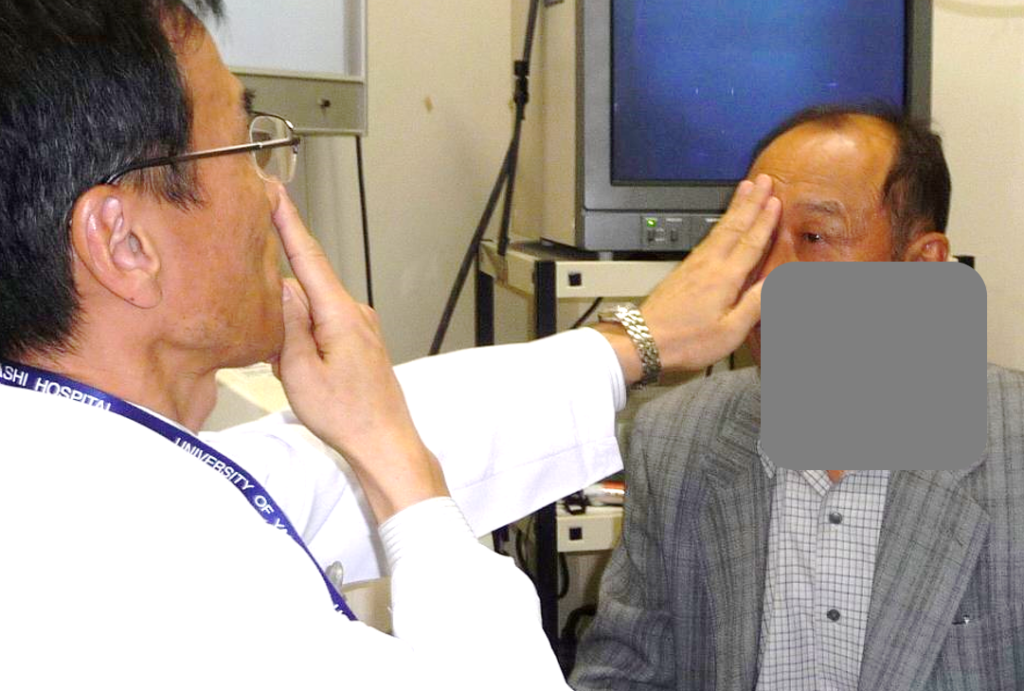
慣れていない患者さんのハンフリー視野検査では正しい結果が得られないことがあります。
そのような場合でも事前に、対座法でhttps://meisha.info/archives/1444で中心暗点のようすを確認しておけば、ハンフリー視野検査の誤りを正しく評価できます。
具体的には図のように他眼を隠して、相手の医師の顔全体あるいは一部のどの範囲が見えないのかを尋ねます。


