漿液性網膜剥離 SRDと漿液性 PED
- 山梨の目医者
- 2023年3月20日
網膜色素上皮剥離PED: pigment epithelial detachmentは網膜色素上皮RPE: retinal pigment epitheliumとブルッフ膜Bruch’s membraneの間に、漿液や血液、ドルーゼ物質などが貯留する病態です。https://meisha.info/archives/1219
このうち漿液が貯留する漿液性PEDは視細胞とRPEの間に網膜下液SRF: subretinal fluidが貯留する漿液性網膜剥離SRD: serous retinal detachmentと同様のドーム状低反射のOCT像を示し、両者はしばしば混同されます。
SRDと漿液性PEDはともに中心性漿液性脈絡網膜症CSC: central serous chorioretinopathyや滲出型加齢黄斑変性nAMD: neovascular age-related macular degenerationで観察されます。
両者の違いはドームの天井部分で、SRDでは視細胞内外節を示すEZラインですが、漿液性PEDでは網膜色素上皮を示すRPEラインです。https://meisha.info/archives/4254
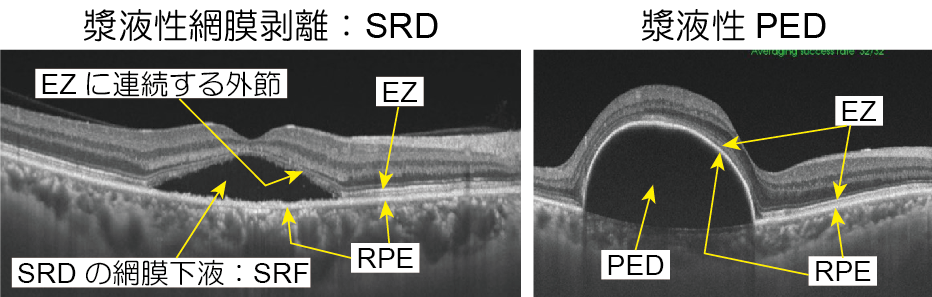
CSCでは漿液性PEDがみられても通常小さく、大きい漿液性PEDはポリープ状脈絡膜血管症PCVや網膜血管腫状増殖RAPなどのnAMDを強く疑わせます。
nAMDと誤診され抗VEGF硝子体注射で治療されていたCSC
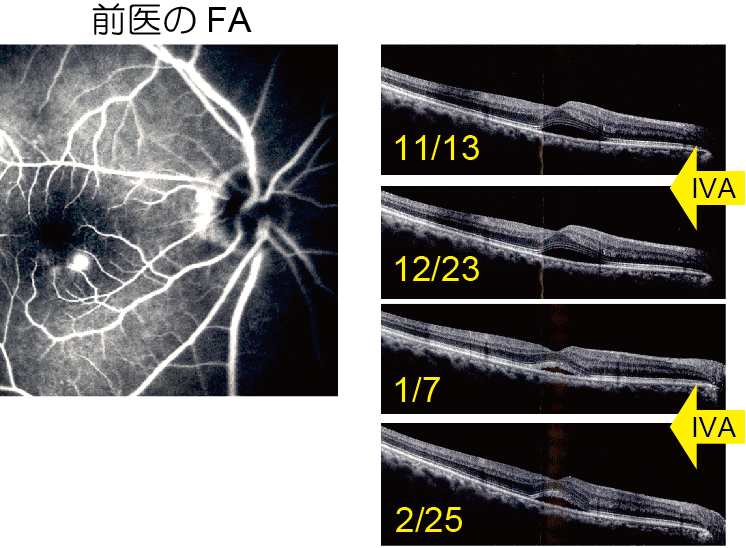
59歳の男性Aさんは前医にてOCT像をPEDと判断されFAでは蛍光漏出がみられたため、右眼のnAMDと診断されました。
抗VEGF薬、アフリベルセプトの硝子体注射IVA: intravitreal afliberceptを2回施行されるも改善がないとして紹介されました。
右眼の矯正視力は1.0で前医でのFA(図左)では蛍光漏出がみられますが、OCTの経過(図右)ではIVAの前後でPEDとされた病変(実はSRD)の高さは変化ありません。
正しいOCTの読影
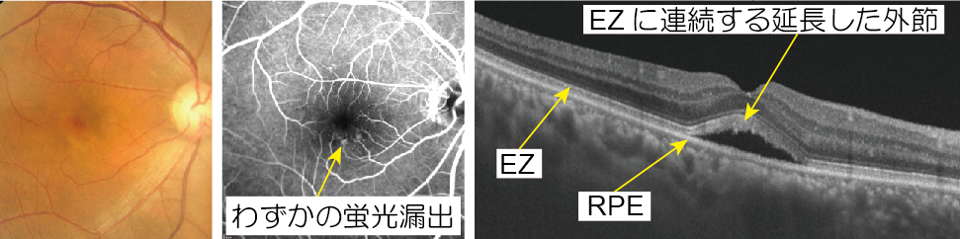
大学でのFA(下図中央)ではわずかの点状過蛍光のみです。
同時に撮影されたOCT(図右)でのドーム状低蛍光の天井はEZに連続する延長した視細胞外節であり、前医診断の漿液性PEDではなくSRDと診断されます。
前医のFAで観察された蛍光漏出はnAMDの CNVではなくCSCの点状漏出で、IVAとは無関係に自然治癒しつつあると判断されました。
CSCとnAMD
SRDはCSCでもnAMDでもみられます。
後者に含まれるタイプ2のCNV(最近はMNV)では、CSCと同様、FAで時間とともに拡大する蛍光漏出による過蛍光像がみられるため、互いに誤診する例がみられます。
治療は異なる(CSCでは経過観察、レーザー光凝固、光線力学的療法PDTですが、タイプ2CNVの nAMDでは抗VEGF薬硝子体注射)ため、正しいOCT読影に基づく診断が重要です。


