浅前房眼のネオシネジン散瞳
- 山梨の目医者
- 2023年5月12日
瞳孔薬
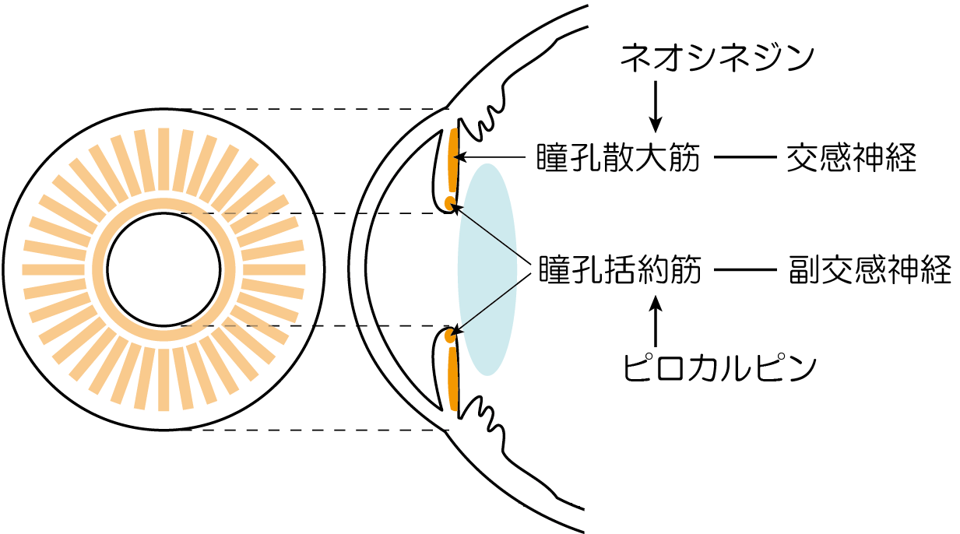
瞳孔の大きさは筋収縮によって瞳孔を小さく(縮瞳)する瞳孔括約筋と、瞳孔を広げる(散瞳)瞳孔散大筋のバランスで決まります。
前者を支配する副交感神経末端で働くのはアセチルコリンで、その刺激薬(コリン作動薬)と遮断薬(抗コリン薬)によって、それぞれ縮瞳と散瞳を生じます。
一方、後者を支配する交感神経末端で働くのはノルアドレナリンで、その刺激薬のうちα1受容体作動薬であるフェニレフリン(商品名ネオシネジン)が散瞳薬として利用されています。(交感神経受容体の遮断による縮瞳薬で効果的なものはありません。)
散瞳検査に通常使用するミドリンP点眼薬は、副交感神経のムスカリン受容体をブロックするトロピカミドと、交感神経のα受容体を刺激するフェニレフリン(ネオシネジン)の合剤です。
散瞳検査と眼圧上昇
急性緑内障発作APAC: acute primary angle closure https://meisha.info/archives/826のリスクのある浅前房眼や狭隅角眼を散瞳検査すると、帰宅後にAPACによる高度の眼圧上昇を生じることがあります。
そのため眼底の病気で大学病院に紹介された患者を診る初診医は、前房の浅い目をトロピカミドを含まないネオシネジン(一般名フェニレフリン)の単剤点眼で散瞳することがあります。https://meisha.info/archives/3277
ネオシネジン点眼による散瞳
瞳孔散大筋を収縮させるネオシネジンで散瞳して仮にAPACを生じても、より強力な瞳孔括約筋を収縮させるピロカルピンを頻回に点眼すれば、縮瞳できてAPACを解除できるというのがその意図でしょう。
ただしそれは患者さんが眼科外来に居る間にAPACを生じた場合にしか当てはまりません。
散瞳検査後にAPACを生じるのは、散瞳薬がきれて縮瞳し始める頃で通常、病院から帰宅した後です。
また一旦APACで眼圧が高度に上昇すると瞳孔括約筋は麻痺して、ピロカルピンで刺激しても収縮しにくくなるのでネオシネジン点眼なら安全とは必ずしもいえません。
APACの本当の恐ろしさ
APACで本当に怖いのは、APACの高眼圧による頭痛や嘔吐よりも、その症状が目からきていると気づかずに脳神経科や消化器内科を受診して眼科受診が遅れることです。https://meisha.info/archives/3398
高齢者では高眼圧が続いても感覚の麻痺によって痛みが和らぎ、その結果、遅れて眼科を受診する頃には不可逆性の視神経障害で失明しています。
一方、眼科で散瞳検査を受けて帰宅後にAPACを発症しても、その日のうちに眼科救急外来を受診していただければたいていは助けられます。
そこで急ぎ眼底検査が必要な浅前房眼に対して散瞳検査する際には、図のような説明書を渡して帰宅後にAPACを生じた場合の対応法を十分に説明することにしています。



